Neueste Erkenntnisse vom Lipödem Kongress vom Mai 2022 in Wien, veranstaltet von Dr. Matthias Sandhofer
Anatomie des Lipödems
Dr. Matthias Sandhofer
Lange Zeit wurden Fettzellen als passive fettspeichernde Bindegewebszellen betrachtet. Diese Betrachtungsweise ist nach wie vor im Volk, aber auch im ärztlichen Beruf vorhanden, was leider unseren Lipödem Patienten nur Nachteile in ihrem sozialen Umfeld beschert. Toldt (1870) war der erste der das Fettgewebe auf Grund eines spezifischen Gefäßsystems als Organ eigener Art und Entwicklung sah. Ohne Angiogenese gibt es keine Adipogenese, ein Prozess, der sich laufend im subcutanen Gewebe wiederholt. Die ca. zehnprozentige jährliche turn overrate (Degeneration und Regeneration des Fettgewebes) ist ein physiologischer Prozess (Spalding 2008). Der wird sichtlich im Bereich der Arme und Beine ausgehebelt, meist durch genetisch hormonelle Einflüsse!
Das gesamte subcutane Fett an Armen und Beinen (Ausnahme Hände und Füße) scheint zu rebellieren mit allen seinen bekannten Krankheitssymptomen. Von allen bekannten Fettaufgaben scheinen weniger die Speicherung und Energiefreigabe beim Lipödem betroffen zu sein, sondern eher die Bau- und Strukturfunktion mit Folgen auf das Oberflächenrelief. Auch scheinen bestimmte Funktionen des Lymphsystems beteiligt zu sein. Die metabolischen Speicher sind primär nicht betroffen, zumal bariatrische Anwendungen des Lipödems kaum an der Morphologie und auch im Beschwerdebild etwas bewirken können. Der gesamte Subcutanraum der Extremitäten wird auch als fascia superficialis betrachtet.
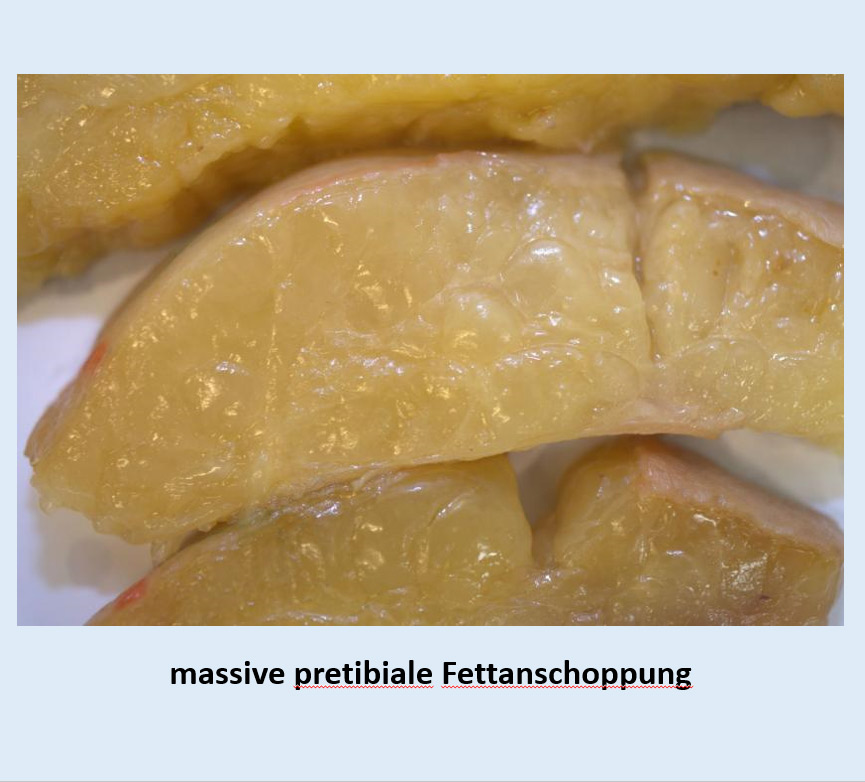
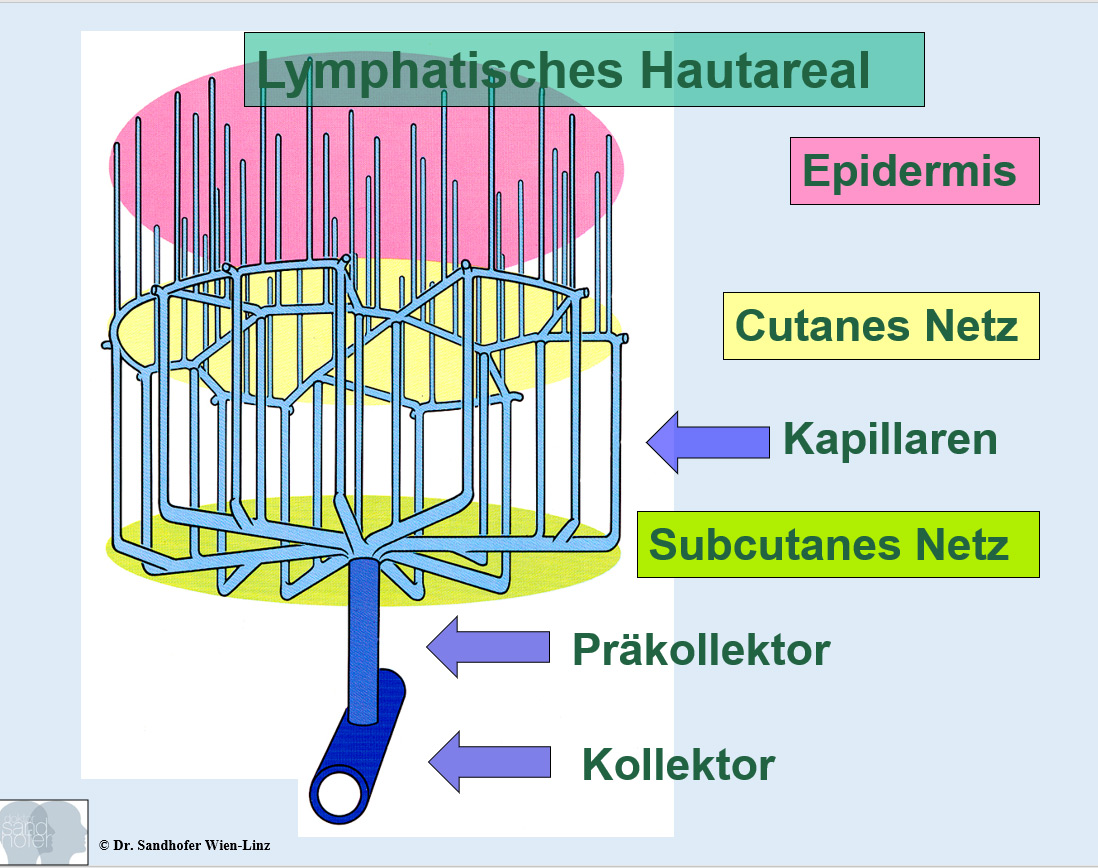
Das anatomische Substrat besteht aus einer Fett Anschoppung im wabenartigen bindegewebs- Fasciennetzwerk, wobei die Fettdynamik sich mehr in den tiefsubcutanen epifascialen Raum ausbreitet (sWat), ausgehend vom dermal papillären Bereich! Hier scheint die Ansammlung diverser kapillärer Netzwerke im Bereich des dermalen Fettes (dWAT) eine bis heute nicht genau erforschte Dynamik zu entwickeln, einfach entfacht durch sogenannte leaky vessels und der damit verbundenen pathologischen Stammzellen Aktivierung!
Literatur:
- Strößenreiter: Lipödem u. Cellulitis Viavital Verlag 2001
- Sandhofer, Anderhuber: Das Lipödem, anatomische Studie… (Jour. Ästh. Chirurgie 2/2017)
- Spalding K. et al: Dynamics off at cell turnover inhumans Nature 2008
- Pilsl, Anderhuber Das lymphatische System (Ästh. Chir. 2019 12:51-58)
- Schleip: Lehrbuch Faszien Elsevier 2012
- Sandhofer et.al Der ästhetische Oberarm 2033 (Kosmet. Medizin)
- Driskell: das dermale Fett (experientelle Dermatologie 2014 )
- Sandhofer, Anderhuber: Haut, Unterhaut, Fett, Faszien: Ästh. Chir. 2015:8:151-156
Die Pathogenese des Lipödems
Genau in der Mitte unserer beiden Lipödem Zentren Wien und Linz liegt Willendorf an der Donau. Die dort gefundene Venus weist bereits vor 30.000 Jahren Zeichen eines Lipödems auf.
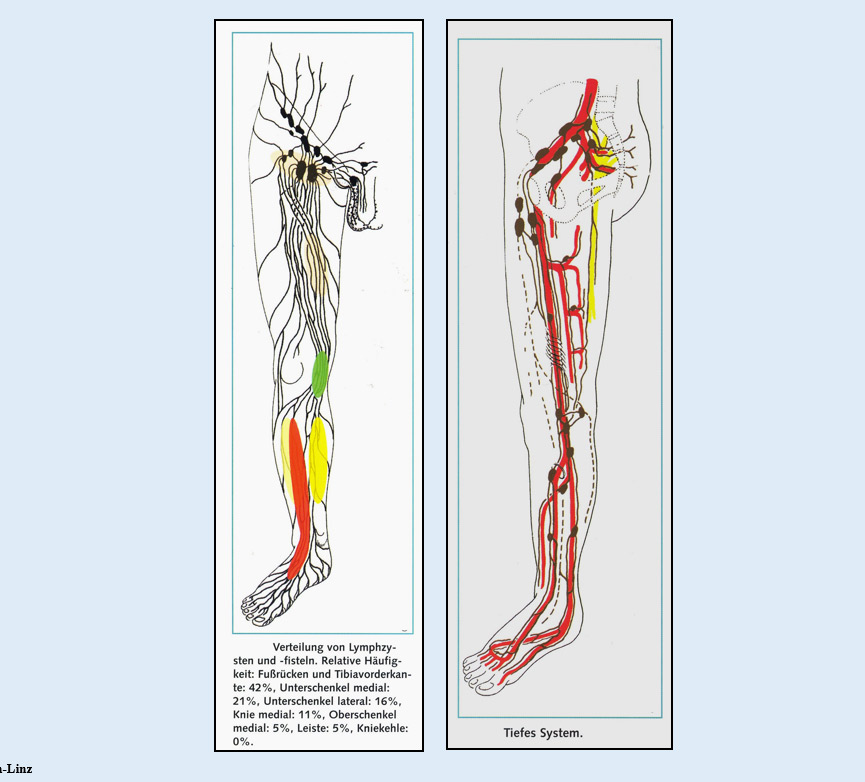
Klinische Zeichen, wie negative Dellung, Suggilationen und Ekchymosen in der oberen Dermis und massiver Druckschmerz sprechen für einen oberflächlich subdermalen Stau! Auch die von Patsch 1988 beschriebenen Ahornblatt artigen Strukturen sowie die feuerzungenartigen Befunde in der indirekten Lymphangiographie (Tiedjen), die ektatischen Lymphgefäße nach Amann Vesti (2001) ergänzen noch diesen Befund.
Histologisch besteht eine deutliche perivasculäre Makrophagen Ansammlung im dermal subpapillären Bereich. Außerdem konnte unser Team im Boltzmann Institut Linz sogenannte leaky vessels verifizieren, die für die massive Extravasation aus diesem Gefäßsystem sprechen. (K. Strohmeier et al. in Druck). Bereits 2017 hat unser Team mit Eleni Priglinger die verstärkte vasculäre Fraktion (das heißt, die massive Stammzellenaktivität) präsentiert. Dabei wurde auch entsprechende Erhöhung der CD146 Marker (Perizyten) nachgewiesen. Nachfolgend wurden 2020 aus diesen Stammzellen exprimierte exosomale Mikro RNAs beschrieben, die sichtlich eine enorme Angio- und Adipogenese des subcutanen Fettgewebes bewirken. Bewiesen wird diese Dynamik des Geschehens in einer MRJ Untersuchung nach Creszenzi 2021 (wobei deutlich dieser subdemale Flüssigkeitsstau dargestellt wird). Sichtlich führt die subcutane Hyperplasie/ Hypertrophie des Fettgewebes zu einer massiven Einengung des subcutanen lymphatischen Plexus bzw. Netzwerkes und daher zum superfiziellen Lymphstau. Dieser oberflächliche Stau perpetuiert am Gefäßsystem damit auch weiter die Angiogenese und Adipogenese im dermalen und subcutanen Bereich.
Die Entfernung dieser massiven subcutanen Fettansammlung durch eine Liposuktion führt wieder zu einer ungehinderten Lymphdrainage. Die Entstauung kann man vergleichen mit einer gefüllten Badewanne, wo schließlich der Stöpsel entfernt wird und sich schließlich die Flüssigkeit entleeren kann. Die Patienten spüren auch unmittelbar postoperativ diesen Druckverlust. Es ist auch daher nur verständlich, dass eine Lymphdrainage und eine Kompressionsbehandlung nur kurzfristig, wenn überhaupt, zu einer Entlastung der Lipödembeschwerden führen können. Sie können eben causal nicht die Hyperplasie des Fettgewebes wegräumen!
Ein wesentlicher Faktor ist auch die häufig mit dem Lipödem verbundene metabolische Adipositas (20 bis 50 Prozent der Fälle) Diese Tatsache führt daher zu einer differenzierten Betrachtungsweise des Lipödems.
Literatur:
- The adipose tissue–derived stromal vascular fraction cells from lipedema patients: Are they different? Elni Priglinger, Matthias Sandhofer, et al
- SVF-derived extracellular vesicles carry characteristic miRNAs in lipedema Elni Priglinger, Matthias Sandhofer, et al
- Strohmeier et al. Multi-lavel analysis ….increased endothelial permeability….(2022 in Druck)
- Al Gabdan, Karen Herbst (2019) J.Obes.
- Crescenzi : Uper and lower extremity measurement of tissue sodium and fat content in patients with lipedema (Obesity2020, 28:907-915)
- Sandhofer, Anderhuber: Das Lipödem, anatomische Studie… (Jour. Ästh. Chirurgie 2/2017)
- Sandhofer et al. High Volume Liposuction in Tumescence….Journal of Drugs in Dermatology 2021
Neue Klassifikation nach Dr. Sandhofer
Klinik des Lipödems
Dr. Matthias Sandhofer
- Bilaterale symmetrische dysproportionale Fettvermehrung an den Armen u. Beinen
- Vorfuß und Hände ausgenommen
- Weit über die Hälfte Armbeteiligung, zumeist nur Oberarme betroffen, selten Ganzarmtyp
- Stemmerzeichen negativ, Dellung negativ
- Berührungs- und Druckempfindlichkeit
- Hohe Wahrscheinlichkeit an Hautblutungen (Suffusiosen und Ekchymosen)
- Diätresistenz und Resistenz auf bariatrische Behandlung
- Verschlechterung der Symptome im Laufe des Tages, besonders manifestiert durch ein sogenanntes Fatigue Syndrom
- Die Lipödem Disproportion (unteres Körperdrittel) ist eine metabolisch gesunde Obesitas
- Das Lipödem kann häufig mit einer metabolischen Adipositas vermischt sein (unteres Drittel mit mittlerem und manchmal oberem Drittel). Auch in diesem Fall besteht trotzdem eine geringe metabolische Erkrankung